2024 लेखक: Priscilla Miln | [email protected]. अंतिम बार संशोधित: 2024-02-18 01:19
इन विट्रो फर्टिलाइजेशन प्रोग्राम में बहुत सारे प्रोटोकॉल हैं। उनमें से प्रत्येक के अपने फायदे हैं, इसलिए सबसे अच्छा चुनना असंभव है। एक विशेष प्रोटोकॉल की नियुक्ति रोगी के स्वास्थ्य की व्यक्तिगत विशेषताओं को ध्यान में रखती है। डॉक्टर का कार्य सभी संभावित मतभेदों की पहचान करना और एक सकारात्मक परिणाम प्राप्त करना है, अर्थात एक सफल गर्भावस्था। वर्तमान में, दो आईवीएफ प्रोटोकॉल सबसे आम हैं: छोटे और लंबे। उनमें से प्रत्येक की अपनी विशेषताएं हैं। लेकिन एक ही समय में वे बिल्कुल समान चरणों से मिलकर बने होते हैं। नीचे विस्तृत लघु आईवीएफ प्रोटोकॉल दिन के साथ-साथ एक लंबा है।
सामान्य सिद्धांत
इन विट्रो फर्टिलाइजेशन प्रोग्राम में कई चरण होते हैं। इसके अलावा, उनकी संख्या प्रोटोकॉल पर निर्भर नहीं करती है। अक्सर ऐसा होता है कि महिलाएं से प्रेरित होती हैंमंचों पर प्रस्तुत की गई जानकारी, डॉक्टर पर दबाव डालना, एक सफल थोपना, उनकी राय में, योजना। यह समझना महत्वपूर्ण है कि एक रोगी के लिए जो काम करता है वह दूसरे के लिए काम नहीं कर सकता है।
आईवीएफ कार्यक्रम एफएसएच और एलएच हार्मोन के संश्लेषण को अवरुद्ध करने के लिए डिज़ाइन किए गए हैं। यह पूर्ण या आंशिक हो सकता है। नाकाबंदी की पृष्ठभूमि के खिलाफ, दवाएं पेश की जाती हैं, जिनमें से सक्रिय घटक आवश्यक संख्या में रोम की परिपक्वता में योगदान करते हैं।
सभी प्रोटोकॉल के लिए एक समान नियम हैं। सभी निर्धारित दवाओं को या तो इंट्रामस्क्युलर या चमड़े के नीचे (इस मामले में, पेट में) प्रशासित किया जाता है। इंजेक्शन रोजाना ठीक उसी समय पर लगाए जाने चाहिए। मरीजों को दवा को रद्द करने या बदलने, खुराक को समायोजित करने और दवा के प्रशासन को छोड़ने से मना किया जाता है। अल्ट्रासाउंड के आधार पर योजना में बदलाव करने का अधिकार केवल डॉक्टर को है।

लघु प्रोटोकॉल की विशेषताएं
इसकी अवधि केवल 4 सप्ताह है। दूसरे शब्दों में, यह पूरी तरह से शारीरिक चक्र से मेल खाता है।
दिन के हिसाब से छोटा आईवीएफ प्रोटोकॉल (विस्तृत):
- चक्र के पहले दिन, एक अल्ट्रासाउंड परीक्षा निर्धारित है। इसके परिणामों के आधार पर डॉक्टर दवाओं का चयन करता है।
- दूसरे या तीसरे दिन उत्तेजक और विनियमन दवाओं की शुरूआत की शुरुआत है। इस अवस्था में 10 दिन लगते हैं।
- ट्रिगर 12वें या 13वें दिन असाइन किए जाते हैं। ये ऐसी दवाएं हैं जिनके सक्रिय तत्व उन स्थितियों को नियंत्रित करते हैं जिनके तहत oocyte कूप से अलग हो जाता है।
- 35 घंटे मेंपंचर।
अक्सर, असफल लंबे प्रोटोकॉल के बाद एक छोटा प्रोटोकॉल नियुक्त किया जाता है। हार्मोनल एजेंटों की कम खुराक के कारण, यह अधिकांश रोगियों द्वारा अच्छी तरह से सहन किया जाता है। इसके अलावा, उसे आमतौर पर ओवेरियन हाइपरस्टिम्यूलेशन सिंड्रोम नहीं होता है।
संकेत
शॉर्ट प्रोटोकॉल ज्यादातर मामलों में स्वस्थ महिलाओं को दिया जाता है। इस योजना के मुख्य संकेत:
- नियमित मासिक धर्म।
- अतीत में अन्य प्रोटोकॉल के साथ असफल आईवीएफ प्रयास।
- अंडे की अच्छी आपूर्ति।
इसके अलावा, यह योजना वित्तीय कारणों से महिलाओं को सौंपी जा सकती है। यह सबसे सस्ता माना जाता है।
लंबे प्रोटोकॉल की विशेषताएं
एक नियम के रूप में, यह पहले से प्राप्त अंडों की निम्न गुणवत्ता के लिए निर्धारित है। इस योजना के साथ, रोम का विकास समकालिक रूप से होता है, उनका आकार समान होता है। इसके अलावा, अपरिपक्व अंडों की संख्या काफी कम हो जाती है।
दिन के हिसाब से लंबा आईवीएफ प्रोटोकॉल (विस्तृत):
- चक्र के पहले 20 दिनों में कोई भी गतिविधि नहीं की जाती है।
- 21वें या 22वें दिन नियामक दवाओं की शुरूआत शुरू होती है। उसके बाद, आपको मासिक धर्म शुरू होने की प्रतीक्षा करनी चाहिए।
- रक्तस्राव शुरू होने के दूसरे या तीसरे दिन से उत्तेजक औषधियों का सेवन शुरू हो जाता है। इंजेक्शन 10 से 12 दिनों तक किए जाते हैं (अलग-अलग मामलों में इसमें अधिक समय लगता है)।
- जब अंडे परिपक्व हो जाते हैं, एक पंचर किया जाता है।
इस दौरान मरीज को 4 बार जाना पड़ता हैअल्ट्रासाउंड परीक्षा।
लॉन्ग प्रोटोकॉल में ओवेरियन हाइपरस्टिम्यूलेशन सिंड्रोम विकसित होने का उच्च जोखिम होता है।

संकेत
यह उपचार आहार अक्सर पहली बार निर्धारित किया जाता है, और दूसरों के बाद सकारात्मक परिणाम नहीं मिला है। लंबे प्रोटोकॉल संकेत:
- नियमित मासिक धर्म।
- मध्यम आयु वर्ग की महिलाओं में अंडे की छोटी आपूर्ति।
- एंडोमेट्रियोसिस।
- गर्भाशय फाइब्रॉएड।
- एंडोमेट्रियम में हाइपरप्लास्टिक घटना।
- अन्य प्रोटोकॉल का उपयोग करके गर्भ धारण करने के असफल प्रयास।
लंबी व्यवस्था बहुत महंगी है।
पहला चरण - कार्यक्रम में प्रवेश
मासिक धर्म के रक्तस्राव की शुरुआत से लगभग 10 दिन पहले, आपको अपने डॉक्टर से मिलने और अल्ट्रासाउंड स्कैन से गुजरना होगा। अध्ययन के दौरान, प्रजननविज्ञानी श्रोणि अंगों की स्थिति और गर्भाशय श्लेष्म की मोटाई का मूल्यांकन करता है। डिम्बग्रंथि के सिस्ट और एंडोमेट्रियल पैथोलॉजी की अनुपस्थिति में, डॉक्टर और रोगी सभी आवश्यक दस्तावेजों (अनुबंध, समझौता, आदि) पर हस्ताक्षर करते हैं।
उसके बाद, विशेषज्ञ महिला के लिए नियुक्तियों की एक सूची तैयार करता है। उसके साथ उसे हर मुलाकात में आना होगा। डॉक्टर इन विट्रो फर्टिलाइजेशन के सिद्धांतों के बारे में बात करते हैं, और चयनित आईवीएफ प्रोटोकॉल के बारे में भी दिन-ब-दिन विस्तार से जानकारी प्रदान करते हैं।
उपचार के दौरान, दोनों भागीदारों को विशेषज्ञ की सिफारिशों का कड़ाई से पालन करना चाहिए और कड़ाई से नियत समय पर नियुक्ति के लिए आना चाहिए। यदि चिकित्सक आश्वस्त हो तो गतिविधियों के कार्यान्वयन को किसी भी स्तर पर रोका जा सकता हैपरिणाम की विफलता। इस मामले में, रोगी को कार्रवाई नहीं करने के लिए पैसे वापस कर दिए जाते हैं।

दूसरा चरण - ओव्यूलेशन की उत्तेजना
प्रजननविज्ञानी दवाओं के बारे में विस्तार से बात करते हैं, दिन में आईवीएफ प्रोटोकॉल पर भी फिर से चर्चा की जाती है। यह इस तथ्य के कारण है कि उत्तेजना की छोटी और लंबी योजनाएं हैं।
रोगी के लिए निम्नलिखित दवाएं निर्धारित हैं:
- गोनैडोलिबरिन एगोनिस्ट। निधियों के उदाहरण: "डिफेरेलिन", "डिकैपेप्टिल"।
- जीएनआरएच के विरोधी। इनमें शामिल हैं: "सीट्रोटाइड", "ऑर्गलुट्रान"।
- एचएमजी की तैयारी। सबसे अधिक निर्धारित मेनोपुर है।
- एफएसएच की तैयारी। निधियों के उदाहरण: "गोनल-एफ", "प्योरगॉन"।
- एचसीजी की तैयारी। एक नियम के रूप में, विशेषज्ञ Pregnil की सलाह देते हैं।
ये दवाएं संयुक्त और क्रमिक दोनों तरह से लिखी जा सकती हैं। डॉक्टर आवश्यक रूप से दिन के हिसाब से और विस्तार से खुराक के बारे में बात करता है। ओव्यूलेशन उत्तेजना के चरण में आईवीएफ प्रोटोकॉल का उल्लंघन करना सख्त मना है।
सभी मामलों में पहले "डिकैपेप्टाइल" या "डिफेरेलिन" की शुरूआत की जाती है। ये ऐसी दवाएं हैं जो अंडाशय को उत्तेजित करने की प्रक्रिया के लिए तैयार करती हैं।
दिन के हिसाब से बोलते हुए, एक लंबा आईवीएफ प्रोटोकॉल दूसरे या तीसरे दिन उनके परिचय का तात्पर्य है, जिस क्षण से मासिक धर्म रक्तस्राव शुरू होता है। लघु - चक्र की समान अवधि में।

तीसरा चरण - निगरानी
रोगी को कई बार अल्ट्रासाउंड से गुजरना पड़ता है और हार्मोन एस्ट्राडियोल के लिए रक्तदान करना पड़ता है। अध्ययन की संख्या पर निर्भर करता हैव्यक्तिगत स्वास्थ्य विशेषताओं और चयनित आईवीएफ प्रोटोकॉल। विस्तार से और दिन के हिसाब से, चिकित्सक उपचार के दौरान होने वाले परिवर्तनों का विश्लेषण करता है। एक नियम के रूप में, उत्तेजना की शुरुआत के बाद 5 वें दिन पहली निगरानी की जाती है। अल्ट्रासाउंड के दौरान, डॉक्टर रोम के विकास की गतिशीलता और गर्भाशय म्यूकोसा की मोटाई का मूल्यांकन करता है। अध्ययन के परिणामों के आधार पर, खुराक के नियम में समायोजन किया जा सकता है।
नियम के अनुसार हर 5 दिन में एक बार अल्ट्रासाउंड किया जाता है। रोम के सक्रिय विकास की शुरुआत के बाद, अध्ययन हर 2-3 दिनों में किया जाना चाहिए। विश्लेषण के लिए रक्त का नमूना एक ही आवृत्ति के साथ, या थोड़ा कम बार किया जाता है।
प्रत्येक निगरानी में, डॉक्टर फॉलिकल्स के आकार और एंडोमेट्रियम की मोटाई का मूल्यांकन करता है। जैसे ही प्रजनन विशेषज्ञ यह तय करता है कि रोगी पंचर के लिए तैयार है, वह एचसीजी दवा के प्रशासन को निर्धारित करता है। एक नियम के रूप में, इंजेक्शन 35 घंटे के बाद किया जाता है। फॉलिकल्स की अंतिम परिपक्वता के लिए यह समय आवश्यक है।

चौथा चरण - पंचर
दिन में किसी भी आईवीएफ प्रोटोकॉल के अनुसार ओव्यूलेशन की शुरुआत में इसे किया जाता है। इस स्तर पर मुख्य कार्य एक खोखले सुई के साथ बाद वाले को पंचर करके रोम से अंडे प्राप्त करना है। यह हस्तक्षेप एक अल्ट्रासाउंड मशीन का उपयोग करके बाँझ परिस्थितियों में और नियंत्रण में किया जाता है। पहले, रोगी को एनेस्थीसिया की स्थिति में डुबोया जाता है।
प्रक्रिया की अवधि 20 मिनट से अधिक नहीं है। साथ ही, साथी को जांच और आगे की प्रक्रिया के लिए शुक्राणु दान करना चाहिए।
प्राप्त कूपिक द्रव युक्तबाँझ डिस्पोजेबल कंटेनरों में अंडे भ्रूणविज्ञान प्रयोगशाला में भेजे जाते हैं।
हस्तक्षेप के बाद, रोगी लगभग 2 घंटे तक चिकित्सकीय देखरेख में रहता है। जैसे ही एनेस्थिसियोलॉजिस्ट यह सुनिश्चित करता है कि एनेस्थीसिया के बाद कोई जटिलता नहीं है, वह महिला और उसके पति को इलाज करने वाले प्रजनन विशेषज्ञ के पास भेज देगा। समीक्षाओं के अनुसार, इस स्तर पर आईवीएफ प्रोटोकॉल (योजना को ऊपर दिन में विस्तार से वर्णित किया गया है) अधिकांश रोगियों द्वारा अच्छी तरह से सहन किया जाता है। प्रक्रिया के बाद, मामूली दर्द और कम स्पॉटिंग परेशान कर सकते हैं।
पंचर के बाद कॉर्पस ल्यूटियम के कार्य के लिए चिकित्सा सहायता आईवीएफ प्रोटोकॉल का एक और बिंदु है। डॉक्टर दिन के हिसाब से खुराक के नियम का विस्तार से वर्णन करता है। सिफारिशों के सख्त पालन से एंडोमेट्रियम की स्थिति में सुधार होता है, जिससे सफल आरोपण की संभावना काफी बढ़ जाती है। एक नियम के रूप में, डॉक्टर यूट्रोजेस्टन योनि कैप्सूल और डुप्स्टन या प्रोगिनोवा टैबलेट लिखते हैं।
पांचवां चरण - अंडे का निषेचन
प्रयोगशाला में, भ्रूणविज्ञानी परिणामी कूपिक द्रव की जांच करता है। वह सबसे व्यवहार्य अंडों का चयन करता है और उन्हें एक इनक्यूबेटर में रखता है। भले ही एक महिला ने एक लंबा या छोटा आईवीएफ प्रोटोकॉल चुना हो (दिन के अनुसार, दोनों योजनाएं ऊपर वर्णित हैं), जैव सामग्री प्राप्त करने के अधिकतम 6 घंटे बाद निषेचन प्रक्रिया की जाती है।
प्रारंभिक मूल्यांकन 18 घंटे में होने वाला है। इस समय, अंडे पहले से ही सफल निषेचन के पहले लक्षण दिखाते हैं। एक और 8 घंटे के बाद पुनर्मूल्यांकन किया जाता है। फिर विशेषज्ञ प्रतिदिन भ्रूण की स्थिति की निगरानी करता है,सभी चिकित्सकीय रूप से महत्वपूर्ण मापदंडों को ठीक करना। केवल अच्छी गुणवत्ता वाले ही स्थानांतरण के अधीन हैं।
एक नियम के रूप में, खेती के 4-5 दिनों के लिए ऑपरेशन निर्धारित है, जब डॉक्टर यह सुनिश्चित करता है कि भ्रूण अच्छी तरह से विकसित हो रहा है।

छठा चरण - तबादला
नियत दिन पर मरीज को प्रक्रिया शुरू होने से करीब आधा घंटा पहले डॉक्टर के पास आना चाहिए। कितने भ्रूणों को स्थानांतरित करना है, यह तय करने के लिए अतिरिक्त समय की आवश्यकता है। इसके बाद मरीज को ऑपरेशन रूम में भेज दिया जाता है।
प्रक्रिया के लिए एल्गोरिदम:
- एक महिला को स्त्री रोग संबंधी कुर्सी पर बिठाया जाता है।
- डॉक्टर भ्रूण को एक विशेष कैथेटर में स्थानांतरित करता है।
- गर्भाशय ग्रीवा को उजागर करने के लिए दर्पण का उपयोग करने वाले विशेषज्ञ।
- डॉक्टर कैथेटर को सीधे अंग गुहा में डालता है। एक पतली ट्यूब के माध्यम से भ्रूण गर्भाशय में प्रवेश करता है।
प्रक्रिया में ज्यादा समय नहीं लगता है। एक नियम के रूप में, कोई 10 मिनट से अधिक नहीं रहता है। स्थानांतरण दर्दनाक संवेदनाओं की घटना से जुड़ा नहीं है, कुछ मामलों में, रोगियों को केवल मामूली असुविधा का अनुभव होता है। स्थानांतरण के तुरंत बाद, महिला को लगभग एक घंटे तक क्षैतिज स्थिति में रहना चाहिए।
उसके बाद, रोगी और उसका पति उपस्थित चिकित्सक के पास जाते हैं, जो उन्हें एक अर्क देता है और उन्हें बताता है कि इन विट्रो फर्टिलाइजेशन के सफल परिणाम की संभावना को बढ़ाने के लिए उन्हें किस जीवन शैली का नेतृत्व करने की आवश्यकता है।

समापन में
उपचार के कई नियम हैंबांझ जोड़े। समीक्षाओं के अनुसार, कम समय में एक छोटा आईवीएफ प्रोटोकॉल (इसे दिन में ऊपर विस्तार से वर्णित किया गया था) लंबे समय से प्रतीक्षित गर्भावस्था को जन्म दे सकता है। इसकी अवधि पूरी तरह से एक महिला के शारीरिक चक्र के अनुरूप होती है। इसमें बड़ी संख्या में अच्छी समीक्षाएं और एक लंबा आईवीएफ प्रोटोकॉल है। दिन में विस्तार से, डॉक्टर रोगियों के उपचार का वर्णन करता है, इस तथ्य पर ध्यान केंद्रित करता है कि योजना में समायोजन करना अस्वीकार्य है। यह समझना महत्वपूर्ण है कि पहले प्रयास असफल हो सकते हैं। ऐसे मामलों में, डॉक्टर एक अलग प्रोटोकॉल लिख सकते हैं।
सिफारिश की:
नवजात शिशुओं के लिए फार्मूला कैसे पतला करें: नाम, पाउडर खुराक और चरण-दर-चरण खाना पकाने के निर्देशों के साथ एक सूची
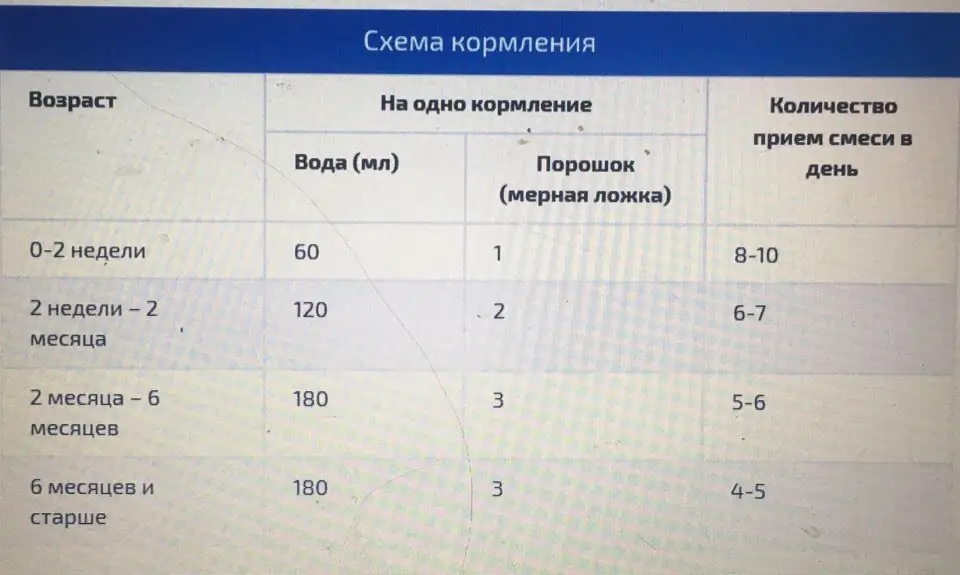
नवजात शिशु के लिए मां के दूध के फायदे शायद सभी जानते हैं, लेकिन कुछ खास परिस्थितियों के कारण हर महिला अपने बच्चे को स्तनपान नहीं करा पाती है। ऐसे मामलों के लिए, विशेष मिश्रण होते हैं, जिनके निर्माता कृत्रिम पोषण पदार्थों की संरचना को मानव दूध के करीब लाने की कोशिश कर रहे हैं। किसी भी माता-पिता को यह जानने की जरूरत है कि नवजात शिशुओं के लिए मिश्रण को ठीक से कैसे पतला किया जाए, क्योंकि शुष्क पदार्थ और पानी का आनुपातिक अनुपात सीधे बच्चे की भलाई और स्वास्थ्य को प्रभावित करता है।
घर पर अंतरंग मांसपेशियों के लिए व्यायाम: व्यायाम विवरण, चरण-दर-चरण निर्देश और परिणाम

आपको न केवल पीठ, गर्दन, हाथ, पैर, बल्कि अंतरंग अंगों की मांसपेशियों को भी प्रशिक्षित करने की आवश्यकता है। या बल्कि, उनकी मांसपेशियां। हालांकि कई महिलाएं इन गतिविधियों के महत्व को नहीं समझती हैं। यदि योनि की मांसपेशियां अच्छी स्थिति में हैं, तो महिला यौन स्वास्थ्य उत्कृष्ट रहेगा। अंतरंग मांसपेशियों के लिए घर पर कौन से व्यायाम करने चाहिए और क्यों? आइए एक संवेदनशील और महत्वपूर्ण विषय पर बात करते हैं।
आईवीएफ के लिए संकेत: बीमारियों की सूची, बांझपन, नीति के तहत आईवीएफ का अधिकार, तैयारी, विशेषताएं और मतभेद

आधुनिक प्रौद्योगिकियां और विज्ञान का विकास संभव बनाता है, अगर बांझपन का इलाज नहीं है, तो इस तरह के निदान के साथ एक बच्चा पैदा करना है। प्राकृतिक रूप से गर्भधारण न कर पाने के कई कारण होते हैं। तेजी से इन विट्रो फर्टिलाइजेशन का उपयोग किया जाता है, जो काफी महंगा है। हर जोड़ा ऐसी प्रक्रिया को बर्दाश्त नहीं कर सकता है, और यह सभी शहरों में नहीं किया जाता है। इसके लिए स्वास्थ्य मंत्रालय ने सीएचआई के तहत मुफ्त आईवीएफ का कार्यक्रम तैयार किया है।
आईवीएफ आँकड़े। सबसे अच्छा आईवीएफ क्लीनिक। आईवीएफ के बाद गर्भावस्था के आंकड़े

आज की दुनिया में बांझपन एक काफी सामान्य घटना है जिसका सामना युवा जोड़ों को करना पड़ता है जो बच्चा पैदा करना चाहते हैं। पिछले कुछ सालों में बहुत से लोग "आईवीएफ" के बारे में सुनते आ रहे हैं, जिसकी मदद से वे इनफर्टिलिटी को ठीक करने की कोशिश कर रहे हैं। दवा के विकास में इस स्तर पर, कोई क्लीनिक नहीं है जो प्रक्रिया के बाद गर्भावस्था के लिए 100% गारंटी दे। आइए आईवीएफ आँकड़ों की ओर मुड़ें, ऐसे कारक जो ऑपरेशन की प्रभावशीलता को बढ़ाते हैं और क्लीनिक जो बांझ जोड़ों की मदद कर सकते हैं।
प्राकृतिक चक्र में आईवीएफ: समीक्षा, तैयारी, संभावनाएं। कैसा है आईवीएफ

कृत्रिम गर्भाधान के कोमल तरीकों में से एक प्राकृतिक चक्र में आईवीएफ है। रोगी समीक्षा इस बात की पुष्टि करती है कि कोई जोखिम और जटिलताओं की उम्मीद नहीं की जा सकती है, लेकिन प्रक्रिया की प्रभावशीलता काफी कम है। इसके अलावा, चुनाव आयोग में आईवीएफ सभी रोगियों के लिए उपयुक्त नहीं है, लेकिन यह शरीर पर हार्मोनल भार को कम करने का एक तरीका है यदि मानक प्रोटोकॉल के लिए मतभेद हैं







