2024 लेखक: Priscilla Miln | [email protected]. अंतिम बार संशोधित: 2024-02-18 01:15
एक बच्चे में पैर "एक्स" (ऐसी बीमारी की उपस्थिति में क्या करना है, नीचे वर्णित है) पैर की एक हॉलक्स वाल्गस विकृति है। बाल रोग विशेषज्ञ अक्सर इस स्थिति को सीमा रेखा या संक्रमणकालीन कहते हैं। पर्याप्त शारीरिक गतिविधि, मालिश और विशेष व्यायाम से बच्चे के पैर दो से तीन साल तक सीधे हो जाते हैं। कुछ मामलों में (केवल 7%), सर्जरी की आवश्यकता हो सकती है।
वल्गस विकृति के लक्षण
"X" - जिन बच्चों ने अभी चलना सीखा है, उनके पैर अक्सर देखे जा सकते हैं। पैर की वाल्गस विकृति का निदान तब किया जाता है, जब घुटने के जोड़ों के तंग संपीड़न और सीधा होने के साथ, टखनों के बीच की दूरी चार से पांच सेंटीमीटर से अधिक हो। पैर की उंगलियां आमतौर पर बाहर की ओर मुड़ जाती हैं, और पैरों के अंदरूनी मेहराब अंदर की ओर मुड़ जाते हैं। ऐसे में जोड़ों में दर्द होता है, चलने पर बच्चा जल्दी थक जाता है, पहले जूते चुनने में दिक्कत होती है। इसी तरह के लक्षण गठिया के साथ होते हैं, पुराने ऑस्टियोआर्थराइटिस को विकृत करते हैं,गठिया वाल्गस विकृति न केवल एक्स-आकार की हो सकती है, बल्कि ओ-आकार की भी हो सकती है। यदि पैथोलॉजी मेहराब की ऊंचाई में कमी के साथ है, तो हम प्लेनो-वल्गस विकृति के बारे में बात कर रहे हैं। पैथोलॉजी का यह रूप अक्सर बाल चिकित्सा आर्थोपेडिक्स में पाया जाता है।
वक्रता का निर्धारण स्वयं कैसे करें
क्या एक बच्चे के साल में "X" पैर होते हैं? यह माता-पिता के लिए चिंता का कारण नहीं होना चाहिए यदि बच्चा अभी आत्मविश्वास से चलना शुरू कर दिया है। जैसे ही बच्चा स्वतंत्र रूप से चलना सीखता है, आपको उसकी मुद्रा और चाल की निगरानी करने की आवश्यकता होती है। यह इस समय है कि आप स्कोलियोसिस और फ्लैट पैरों की रोकथाम शुरू कर सकते हैं। अक्सर छोटे बच्चे घुटनों के बल साथ-साथ चलते हैं। इस मामले में, बच्चा केवल पैर के अंदरूनी किनारे पर कदम रखता है। यह जांचने के लिए कि क्या कोई विकृति है, आप बच्चे को सीधे खड़े होने और अपने पैरों को एक साथ रखने के लिए कह सकते हैं। घुटने जुटे, लेकिन पैरों के नीचे पांच सेंटीमीटर या उससे अधिक का विचलन हुआ? इस मामले में, हम वाल्गस विकृति के बारे में बात कर सकते हैं। समय पर विचलन को ठीक करने के लिए डॉक्टर से परामर्श करने की सलाह दी जाती है।

वल्गस विकृति धीरे-धीरे विकसित होती है। अधिक उम्र में, एक बच्चा शिकायत कर सकता है कि उसके लिए जूते पहनना असहज है। दिन के अंत में, पैरों में दर्द दिखाई दे सकता है, पहला पैर का अंगूठा मुड़ा हुआ है, हड्डी पूर्वकाल खंड को काफी विकृत कर देती है। एकमात्र आमतौर पर केंद्र में फैलता है, चपटा होता है। अक्सर इस जगह पर काफी दर्दनाक कॉलस होते हैं, जिससे हिलना-डुलना मुश्किल हो जाता है। दूसरी उंगली थोड़ी ऊपर उठ सकती है, समय के साथ वह झुकना बंद कर देती है, एक कैलस बन जाता है। विकृतिरक्त की आपूर्ति को बाधित करता है, जो आर्थ्रोसिस के विकास में योगदान देता है।
हेलक्स वाल्गस के कारण
बच्चों के "X" पैर क्यों होते हैं? यह एक जन्मजात या अधिग्रहित विकृति हो सकती है। प्रतिकूल आनुवंशिकता के साथ, पैरों की वक्रता अक्सर बच्चे के शरीर की संरचनात्मक विशेषताओं के कारण होती है, जो आनुवंशिक स्तर पर निर्धारित होती हैं। यह गुण माता-पिता से बच्चों में पारित हो जाता है। अक्सर इस वक्रता को केवल सर्जरी से ही ठीक किया जा सकता है। इस मामले में, 2 साल की उम्र के बच्चे में पैर "एक्स" होंगे, हालांकि इस उम्र तक पैथोलॉजी पहले से ही चली जानी चाहिए (उचित उपचार के साथ)। प्रतिकूल आनुवंशिकता के कारण ओ-आकार की वक्रता चिकित्सा पद्धति में नहीं होती है।
जैसा कि डॉ. कोमारोव्स्की ने नोट किया है, 2 साल की उम्र में एक बच्चे में "एक्स" पैर अक्सर रिकेट्स का परिणाम होते हैं। यह रोग एक बच्चे के शरीर में विटामिन डी की कमी के साथ जुड़ा हुआ है और बिगड़ा हुआ हड्डी गठन, हड्डी के ऊतकों में खनिज चयापचय की विशेषता है। मस्कुलोस्केलेटल सिस्टम में कई बदलावों के साथ रिकेट्स होता है: न केवल पैर मुड़े हुए होते हैं, बल्कि खोपड़ी की सपाट हड्डियों को भी नरम किया जाता है, छाती विकृत होती है, ट्यूबलर हड्डियां और रीढ़ मुड़ी हुई होती हैं।

रूस में रिकेट्स की व्यापकता समय से पहले जन्म लेने वाले बच्चों में 80% और पूर्ण अवधि के बच्चों में 54-66% है। प्रतिकूल कारक जो रोगों को भड़काते हैं वे हैं गर्भवती महिलाओं का गर्भधारण, तेजी से प्रसव, गर्भावस्था के दौरान शारीरिक निष्क्रियता, जन्म के समय बच्चे का शरीर का बड़ा वजन, अत्यधिक वजन बढ़ना,मोटर मोड पर प्रतिबंध (तंग स्वैडलिंग, मालिश की अनदेखी)। बाल रोग विशेषज्ञ या बाल रोग सर्जन द्वारा जांच करने पर आमतौर पर कम उम्र (तीन से चार महीने) में रिकेट्स के दो से तीन लक्षण पाए जाते हैं। इस तथ्य के कारण कि लक्षण स्पष्ट नहीं हैं, बाल रोग विशेषज्ञ इस स्थिति को सीमा रेखा मानने का सुझाव देते हैं। डॉक्टर माता-पिता को आश्वस्त करते हैं कि जैसे-जैसे शरीर परिपक्व होता है, विकृति अपने आप समाप्त हो जाती है।
हॉलक्स वाल्गस के कारण मांसपेशी हाइपोटेंशन के कारण कमजोरी, समय से पहले या अंतर्गर्भाशयी कुपोषण के कारण लिगामेंट-टेंडन तंत्र की अपूर्णता हो सकती है। संयोजी ऊतक की संभावित जन्मजात कमजोरी। तीव्र श्वसन वायरल संक्रमण, निमोनिया, ब्रोंकाइटिस से पीड़ित बच्चों में अक्सर पैर "एक्स"। सेरेब्रल पाल्सी, पोलियोमाइलाइटिस, मोटापा, पोलीन्यूरोपैथी, मायोडिस्ट्रॉफी की पृष्ठभूमि के खिलाफ शिशुओं में उल्लंघन विकसित होते हैं।

कुछ मामलों में, पैथोलॉजी मांसपेशियों, स्नायुबंधन या निचले पैर और पैर की हड्डियों की चोटों के बाद होती है, एक सीमित अवस्था में अंग का लंबे समय तक रहना (जिप्सम, तंग स्वैडलिंग)। शायद ही कभी, विकृति डिसप्लेसिया या कूल्हे के जन्मजात अव्यवस्था के साथ नोट की जाती है। बच्चों में पैर "x" जिन्हें जल्दी पैरों पर रखा गया था, उन्हें अक्सर देखा जा सकता है। वॉकर का पिछला उपयोग, हैंडल से गाड़ी चलाना या जूते का गलत चुनाव एक नकारात्मक भूमिका निभा सकता है (बच्चों के लिए इस्तेमाल किए गए जूते खरीदना अवांछनीय है जो बहुत नरम हैं या पैर को ठीक से ठीक नहीं कर रहे हैं)।
नैदानिक उपाय
बच्चों में विकृत "एक्स" पैर - (समीक्षा में फोटो देखें) दस से बारह महीने की उम्र मेंमाता-पिता आमतौर पर नोटिस करते हैं, जिसके बाद वे एक समस्या के साथ बाल रोग विशेषज्ञ के पास जाते हैं। अंत में हॉलक्स वाल्गस की उपस्थिति और इसके विकास की डिग्री का न्याय करने के लिए, आपको बाल रोग विशेषज्ञ, आर्थोपेडिस्ट या सर्जन से परामर्श करने की आवश्यकता है। एक बच्चे में "एक्स" के साथ पैरों को कैसे ठीक करें? एक विशेषज्ञ चिकित्सक निदान की पुष्टि करने के लिए परीक्षाओं को निर्धारित करेगा, और फिर एक पर्याप्त उपचार का चयन करेगा। दृश्य निरीक्षण पर, एड़ी और पैर की उंगलियों के बाहर की ओर विचलन, पैर के अंदर के विस्थापन और मेहराब को अंदर की ओर चिकना करने पर ध्यान आकर्षित किया जाता है।
निदान को सटीक रूप से निर्धारित करने के लिए, पैरों की एक्स-रे, पोडोमेट्री और कंप्यूटर प्लांटोग्राफी की जाती है। फुट रेडियोग्राफ तीन अनुमानों में किया जाता है। तो आप एक दूसरे के संबंध में पैरों की स्थिति में परिवर्तन देख सकते हैं। कंप्यूटर विधियों का उपयोग करके प्लांटोग्राफी आपको पैर के रूपात्मक मापदंडों की गणना करने की अनुमति देती है। पोडोमेट्री के परिणामों के अनुसार, यह निर्धारित किया जाता है कि पैर के विभिन्न हिस्सों पर भार कैसे वितरित किया जाता है। नैदानिक अध्ययन आपको पैथोलॉजी का निर्धारण करने की अनुमति देते हैं, जब परिवर्तनों को नेत्रहीन रूप से नोटिस करना अभी भी असंभव है। कुछ मामलों में, जोड़ों का अल्ट्रासाउंड किया जाता है।
अगर किसी बच्चे के पैर एक्स आकार के हैं, तो माता-पिता को क्या करना चाहिए? पैर की वाल्गस विकृति के संबंध में केंद्रीय तंत्रिका तंत्र और पीएनएस के विकृति को बाहर करना आवश्यक है, इसलिए न्यूरोलॉजिस्ट को बच्चे की जांच करनी चाहिए। उदाहरण के लिए, पोलियोमाइलाइटिस मस्कुलोस्केलेटल सिस्टम के विकास संबंधी विकारों को भड़का सकता है। यदि एक सहवर्ती निदान का पता चला है, तो उपचार तुरंत शुरू किया जाना चाहिए।
प्रयुक्त उपचार
बच्चे के पैर "X" को कैसे ठीक करें? सामान्य रूप और कार्य को पुनर्स्थापित करने के लिएपैर, लिगामेंटस तंत्र को मजबूत करना, फिजियोथेरेपी अभ्यास, मालिश पाठ्यक्रम, पैर स्नान, मिट्टी के अनुप्रयोग, विद्युत मांसपेशियों की उत्तेजना, पैराफिन थेरेपी, अंग स्थिरीकरण और उपचार के अन्य तरीकों का उपयोग किया जाता है। विकृति वाले बच्चों को कठोर निर्धारण, मेहराब समर्थन के साथ व्यक्तिगत इनसोल या विशेष जूते के चयन की आवश्यकता होती है।

अगर बच्चों के पैर एक्स आकार के हैं तो इलाज जल्द से जल्द शुरू कर देना चाहिए। प्रारंभिक अवस्था में पाई गई ऐसी विकृति को ठीक करना बहुत आसान है। विटामिन डी निर्धारित है भविष्य में मस्कुलोस्केलेटल सिस्टम के साथ समस्याओं को रोकने के लिए बच्चे को जीवन के पहले वर्ष में विटामिन डी देने की सलाह दी जाती है। माता-पिता को सलाह दी जाती है कि वे बच्चे के लिए आर्थोपेडिक जूते खरीदें, हर तीन महीने में मालिश पाठ्यक्रम लें और फिजियोथेरेपी न छोड़ें, धूप में अधिक समय बिताएं और बच्चे के साथ शारीरिक उपचार करें।
पैर की विकृति के लिए मालिश एक जटिल टॉनिक के साथ की जाती है। विशेषज्ञ रीढ़ के काठ के हिस्से पर बहुत ध्यान देते हैं, जहां से तंत्रिका अंत पैरों और नितंबों की मांसपेशियों तक जाते हैं। सबसे पहले, एक काठ की मालिश की जाती है, फिर मालिश करने वाला ग्लूटल और त्रिक क्षेत्र में चला जाता है। पैर के पिछले हिस्से की मालिश की जाती है (पिंडली, जांघ, तलवों, अकिलीज़ टेंडन), और फिर सामने। यह पैर के आकार को सही स्थिति में लाने और मांसपेशियों को मजबूत करने में मदद करता है। मालिश के प्रभाव को मजबूत करना व्यायाम चिकित्सा में योगदान देता है।
फिजियोथेरेपी: कैल्शियम वैद्युतकणसंचलन
वैद्युतकणसंचलन एक मांग वाली प्रक्रिया है जिसे पक्षाघात के लिए संकेत दिया जाता है,ऊपरी श्वसन पथ के रोग, मांसपेशी डिस्ट्रोफी, न्यूरिटिस, आर्थोपेडिक समस्याएं, मायोसिटिस, हिप डिस्प्लेसिया। प्रक्रिया के दौरान, एक निश्चित क्षेत्र में इलेक्ट्रोड तय किए जाते हैं। उनके नीचे, कैल्शियम के घोल से लथपथ एक कागज या कपड़े का पैड पहले रखा जाता है। चिकित्सा संस्थानों में, आमतौर पर कैल्शियम क्लोराइड के 0.9% घोल के साथ संसेचन किया जाता है। फिजियोथेरेपी की लागत पाठ्यक्रम की अवधि और उपभोज्य दवाओं की लागत पर निर्भर करती है।
संतुलित आहार
वल्गस विकृति मस्कुलोस्केलेटल सिस्टम के विकास की एक विकृति है, इसलिए शरीर को विशेष रूप से कैल्शियम, फास्फोरस और विटामिन डी की आवश्यकता होती है। डेयरी उत्पादों, समुद्री मछली, अंडे (जर्दी विशेष रूप से है) के साथ बच्चे के आहार को संतृप्त करना आवश्यक है। उपयोगी), नट, फलियां। इन उत्पादों में पर्याप्त मात्रा में आवश्यक विटामिन होते हैं। यह वांछनीय है कि ये उत्पाद नियमित रूप से मेनू पर मौजूद हों, और कभी-कभी नहीं। आहार पर अधिक सटीक सिफारिशें उपस्थित चिकित्सक द्वारा दी जाएंगी, जो न केवल इस बीमारी के पाठ्यक्रम से परिचित हैं, बल्कि बच्चे के सामान्य स्वास्थ्य से भी परिचित हैं। उदाहरण के लिए, यदि आपको डेयरी उत्पादों से एलर्जी है, तो आपको डेयरी व्यंजनों के बजाय विशेष सिंथेटिक तैयारी और विटामिन-खनिज परिसरों को पेश करने की आवश्यकता होगी।
पैरों को सही करने के लिए व्यायाम
2 साल के बच्चे के एक्स-आकार के पैरों को पहले से ही सक्रिय रूप से ठीक करने की आवश्यकता है, क्योंकि वक्रता की डिग्री बढ़ जाती है। जल्द ही प्लास्टर कास्ट लगाना या अन्यथा अंगों को स्थिर करना आवश्यक हो सकता है। यह बच्चे की गतिविधि को सीमित करता है और किसी भी तरह से नहींसमय पर विकास को बढ़ावा देता है। तो वक्रता को ठीक करने के अभ्यास को जिम्मेदारी के साथ संपर्क किया जाना चाहिए।

चिकित्सीय अभ्यास का सबसे सरल सेट बच्चों के पैरों के गलत आकार से निपटने में मदद करेगा। आपको पैर की उंगलियों और एड़ी पर वैकल्पिक रूप से चलने की जरूरत है। सुविधा के लिए, आप बच्चे को आवश्यक लंबाई की एक पट्टी के साथ चिह्नित कर सकते हैं, उदाहरण के लिए, कमरे में दीवार से दीवार तक। एक दिशा में पथ को पैर की उंगलियों पर, दूसरे में - एड़ी पर पार करना होगा। एक और व्यायाम चल रहा है, बारी-बारी से पैर के अंदर या बाहर झुकना।
अगले अभ्यास के लिए, आपको कुर्सी पर बैठकर शुरुआती स्थिति लेनी होगी। बच्चे के पैर फर्श तक पहुंचने चाहिए। वैकल्पिक रूप से, आपको अपनी उंगलियों को ऊपर खींचना चाहिए, और फिर नीचे झुकना चाहिए। साथ ही पैरों को अंदर और बाहर बारी-बारी से रखना चाहिए। अवधि - लगभग दो मिनट। आप अपने पैरों को अपने पैरों (छह से आठ बार) से पोंछते हुए, अपने पैर (कंकड़, पेंसिल, छोटे मुलायम खिलौने) से विभिन्न छोटी वस्तुओं को पकड़कर भी प्रदर्शन कर सकते हैं। तुर्की शैली में फर्श पर बैठना, अपने पैरों के साथ एक गेंद और एक छड़ी को रोल करना, एक लॉग पर चलना उपयोगी है। स्वीडिश दीवार के साथ अभ्यास हैं: बच्चे को नंगे पैर खेल उपकरण उठाना और कम करना चाहिए। सुरक्षा जाल के लिए वयस्कों को पास होना चाहिए।
खेल भार और शारीरिक शिक्षा
अगर किसी बच्चे के पैर "X" हैं, तो मुझे क्या करना चाहिए? हॉलक्स वाल्गस के लिए सबसे अच्छी दवा शारीरिक गतिविधि, उच्च गतिशीलता और खेल भार है। जितना हो सके बच्चे को दौड़ना, कूदना, आउटडोर गेम्स खेलना चाहिए। कर सकनाएक स्वीडिश दीवार खरीदें। एक बड़ी गेंद पर कूदना, फर्श पर पड़ी सीढ़ी के साथ चलना उपयोगी है। यदि बच्चे के पैर "X" हैं, तो उपचार आवश्यक रूप से पानी में तैरने और सक्रिय खेलों द्वारा पूरक है। टखने के जोड़ों और घुटनों पर लंबे समय तक भार को बाहर करना आवश्यक है, लेकिन साथ ही मांसपेशियों और स्नायुबंधन को मजबूत करना सुनिश्चित करें।
3 साल के बच्चे में एक्स-आकार के पैर
एक बच्चे के पैर की विकृति में तीन साल की उम्र में सुधार होना चाहिए। यदि (सक्रिय चिकित्सा के बावजूद) तीन साल की उम्र तक स्थिति में सुधार नहीं होता है, तो प्लास्टर पट्टियां लगाई जाती हैं। यह पार्श्व स्नायुबंधन को फैलाने में मदद करेगा, पैरों को सीधा करेगा और हड्डी के ऊतकों पर दबाव को कम करेगा, हड्डियों पर दबाव को कम करेगा, जिससे घुटने को ठीक से बनने में मदद मिलेगी। प्लास्टर कास्ट पहनने में लंबे समय तक देरी हो सकती है। स्थिरीकरण की अवधि वक्रता की गंभीरता पर निर्भर करती है।
सर्जरी की जरूरत
बच्चे के पैर "X" को कैसे ठीक करें? कोमारोव्स्की के अनुसार, इस तरह की विकृति के लिए सर्जिकल हस्तक्षेप की आवश्यकता बहुत कम होती है (लगभग 7% मामलों में)। सर्जरी आमतौर पर गंभीर मामलों के लिए आरक्षित होती है। सुधार की विधि व्यक्तिगत रूप से निर्धारित की जाती है। पैथोलॉजी और सुविधाओं की गंभीरता को ध्यान में रखा जाता है। फिलहाल, सबसे व्यापक रूप से इस्तेमाल की जाने वाली विधियाँ पैर के अंदरूनी किनारे पर एक मांसपेशी को ट्रांसप्लांट कर रही हैं, अकिलीज़ टेंडन को लंबा कर रही हैं, स्थायी पहनने के लिए एक बाहरी निर्धारण उपकरण लगा रही हैं।

बच्चों में पैर की विकृति को ठीक करने के लिए सर्जरी (नीचे दी गई तस्वीर में "X" केवल रूपों में से एक हैविकृति जिसमें सुधार की आवश्यकता होती है) एक जटिल हड्डी पुनर्निर्माण है जिसमें कई हड्डियों पर हस्तक्षेप शामिल है। चलना, पूरी तरह से पैर पर झुकना, ऑपरेशन के बाद तीसरे सप्ताह में ही संभव है। आमतौर पर, ऑपरेशन के छठे सप्ताह में उपचार पूरा माना जाता है, जब छोटा रोगी अपने सामान्य जीवन में वापस आ सकता है। सामान्य तौर पर, पुनर्प्राप्ति अवधि में दो या तीन महीने लगते हैं।
विकृति की संभावित जटिलताएं
पर्याप्त चिकित्सा के अभाव में, पैर लगातार ख़राब होते रहते हैं, जिसके परिणामस्वरूप क्रोनिक बर्साइटिस होता है। पैथोलॉजी के लक्षणों में जोड़ों में दर्द, सूजन और लाली, सीमित गतिशीलता और स्थानीय तापमान में वृद्धि शामिल है। बर्साइटिस आर्टिकुलर बैग की गुहा में द्रव के संचय के साथ होता है। इस मामले में, एक उत्तेजना के दौरान, संयुक्त को स्थिर और ऊंचा रखा जाना चाहिए, समय-समय पर दर्द वाले स्थान पर ठंड लागू करें। लोचदार पट्टियों के साथ दर्द के संपीड़न को कम करता है। क्रोनिक बर्साइटिस का इलाज अस्पताल में किया जा सकता है।
डीचलैंडर रोग (भर्ती रोग) विकृति की जटिलता बन सकता है। यह अत्यधिक भार के कारण हड्डियों की संरचना में एक रोग परिवर्तन है। रोगी लंगड़ाने लगता है, चाल अस्थिर हो जाती है, दर्द और बेचैनी के कारण बच्चा चलना बंद कर सकता है। समस्या क्षेत्र में सूजन, त्वचा की संवेदनशीलता में वृद्धि, लालिमा होती है। रोग सामान्य लक्षणों के साथ नहीं है: बुखार, रक्त संरचना में परिवर्तन, और इसी तरह, लेकिन दर्द कई महीनों तक बना रह सकता है। आमतौर पर रोगपूर्ण पुनर्प्राप्ति में समाप्त होता है।
पूर्वानुमान और रोकथाम
बच्चों में पैर "X" गंभीर डिग्री तक झुक सकते हैं। इस मामले में, पैथोलॉजी न केवल एक स्पष्ट कॉस्मेटिक दोष होगा, बल्कि अंग की गंभीर शिथिलता भी पैदा करेगा। हॉलक्स वाल्गस का एक गंभीर परिणाम कामकाजी उम्र में विकलांगता है। बचपन में अनिवार्य उपचार किया जाना चाहिए, क्योंकि दस साल बाद पैरों को ठीक करना लगभग असंभव है। पैर की थोड़ी सी विकृति और समय पर चिकित्सा के अधीन, पैर के कार्यों को बहाल करना संभव है।

रोकथाम की बात करें तो इसकी शुरुआत मां के गर्भ के दौरान होती है। एक गर्भवती महिला का पोषण विविध और उपयोगी होना चाहिए, डॉक्टर द्वारा निर्धारित सभी विटामिनों को सटीक खुराक में और योजना के अनुसार लेना अनिवार्य है। सभी अंगों और प्रणालियों के लिए बहुत उपयोगी है ताजी हवा में लंबी सैर। बच्चे के जन्म के बाद, स्तनपान को स्थापित करने और इसे एक वर्ष तक रखने के लिए हर संभव प्रयास करने की सलाह दी जाती है, लेकिन केवल स्तनपान कराने वाली मां के इष्टतम पोषण की स्थिति में।
विकृति के विकास से बचने के लिए, सात से आठ महीने से कम उम्र के बच्चों में पैरों पर भार को बाहर करना आवश्यक है, दैनिक दिनचर्या का पालन करें, जिसमें निवारक मालिश, सख्त, जिमनास्टिक, पर्याप्त नींद और लंबी सैर, अच्छा पोषण। विटामिन डी लेना महत्वपूर्ण है। आपको नियमित रूप से बाल रोग विशेषज्ञ के पास जाने और संकीर्ण विशेषज्ञों के साथ निवारक परीक्षाओं से गुजरने की आवश्यकता है।
अक्सर इसके लिए चयन करने की अनुशंसा की जाती हैउच्च गुणवत्ता वाली प्राकृतिक सामग्री से बने बच्चे के जूते। लेकिन आज कई डॉक्टरों की राय अलग है। ताकि बच्चे के पैर "एक्स" न हों (कोमारोव्स्की इस राय का पूरी तरह से समर्थन करते हैं), आपको निवारक उपाय के रूप में आर्थोपेडिक जूते खरीदने की आवश्यकता नहीं है। इसके अलावा, बिना जूतों के चलना सीखना बेहतर है। मानव पैर नंगे पैर चलने के लिए अनुकूलित है। वर्तमान अर्थों में जूते, लोग केवल पिछले 500 वर्षों में पहनते हैं, और नहीं, और रूस के सभी, अपेक्षाकृत हाल ही में, बास्ट जूते में चले गए, जिसमें कोई पीठ नहीं थी। अधिकांश पश्चिमी आर्थोपेडिस्ट यहां तक कहते हैं कि हॉलक्स वाल्गस को ठीक करने के लिए विशेष जूते का उपयोग करने का कोई मतलब नहीं है।
सिफारिश की:
बच्चों में एक्सयूडेटिव डायथेसिस: फोटो, कारण, उपचार, रोकथाम

किसी चिड़चिड़े कारक की प्रतिक्रिया में त्वचा पर चकत्ते और सूजन की विशेष प्रवृत्ति को एक्सयूडेटिव डायथेसिस कहा जाता है। आमतौर पर रोग लालिमा और डायपर दाने और लगातार क्रस्ट्स की उपस्थिति से प्रकट होता है। समस्या मुख्य रूप से एक वर्ष से कम उम्र के बच्चों को प्रभावित करती है, लेकिन यह अधिक उम्र में भी प्रकट हो सकती है।
बच्चों में नेफ्थिज़िनम की अधिक मात्रा: लक्षण, प्राथमिक उपचार, उपचार, रोकथाम
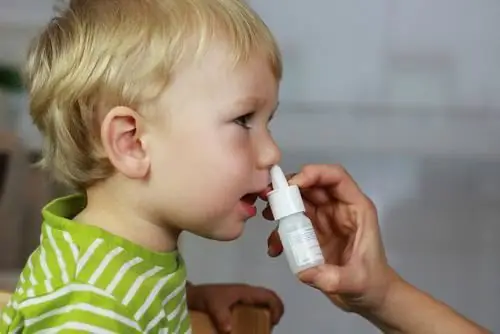
नेफ्थीज़िन को किसके लिए और कब नियुक्त किया जाता है। नैदानिक तस्वीर, चरण और नशीली दवाओं के विषाक्तता के पहले लक्षण। ड्रग ओवरडोज के लिए प्राथमिक चिकित्सा, उपचार सुविधाएँ। नेफ्थिज़िन लेते समय विरोधाभास और नियमों का पालन किया जाना चाहिए
टेटनस: बच्चों में लक्षण। टेटनस के लक्षण और रोगजनक। रोकथाम और उपचार
टेटनस एक तीव्र जीवाणु संक्रामक रोगविज्ञान है। यह तंत्रिका तंत्र को नुकसान की विशेषता है और पूरे कंकाल की मांसपेशियों के सामान्यीकृत आक्षेप और टॉनिक तनाव के रूप में प्रकट होता है।
बच्चों में कण्ठमाला: लक्षण और उपचार, फोटो, रोकथाम

मम्प्स, या कण्ठमाला, जैसा कि इसे लोकप्रिय कहा जाता है, वायरल रोगों को संदर्भित करता है। जीव पैरामाइक्सोवायरस से प्रभावित होता है, जो रोग की शुरुआत में एक सामान्य बुखार के रूप में प्रकट होता है, और फिर एक या दो लार ग्रंथियों में वृद्धि होती है। रोग के विकास की प्रक्रिया में, अन्य अंग भी प्रभावित होते हैं, साथ ही, जो विशेष रूप से खतरनाक है, केंद्रीय तंत्रिका तंत्र। लेख में हम विस्तार से विश्लेषण करने की कोशिश करेंगे कि बच्चों में कण्ठमाला क्या है, लक्षण और उपचार, रोग की रोकथाम और इसके कई अन्य पहलू।
बच्चों में टोक्सोकेरियासिस। बच्चों में टोक्सोकेरियासिस का उपचार। टोक्सोकेरियासिस: लक्षण, उपचार

Toxocariasis एक ऐसी बीमारी है जिसके बारे में व्यापक प्रसार के बावजूद चिकित्सकों को इतना कुछ पता नहीं है। रोग के लक्षण बहुत विविध हैं, इसलिए विभिन्न क्षेत्रों के विशेषज्ञ इसका सामना कर सकते हैं: बाल रोग विशेषज्ञ, हेमटोलॉजिस्ट, चिकित्सक, नेत्र रोग विशेषज्ञ, न्यूरोपैथोलॉजिस्ट, गैस्ट्रोएंटेरोलॉजिस्ट, त्वचा विशेषज्ञ और कई अन्य







